Ubytek przegrody międzykomorowej
W dzisiejszym świecie Ubytek przegrody międzykomorowej stał się tematem ciągłego zainteresowania ludzi w każdym wieku i na różnych etapach życia. Wraz z postępem technologii i globalizacją Ubytek przegrody międzykomorowej staje się coraz bardziej istotny w społeczeństwie. Od swoich początków do chwili obecnej Ubytek przegrody międzykomorowej znacząco wpływa na sposób, w jaki ludzie odnoszą się do siebie, jak funkcjonują w miejscu pracy, a nawet na sposób, w jaki postrzegają otaczający ich świat. Celem tego artykułu jest szczegółowe zbadanie znaczenia Ubytek przegrody międzykomorowej dzisiaj i jego wpływu na różne aspekty codziennego życia.
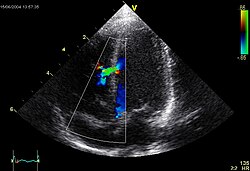 Echokardiograficzny obraz ubytku w części mięśniowej przegrody międzykomorowej |
Ubytek przegrody międzykomorowej (ang. ventricular septal defect, VSD) – ubytek w przegrodzie międzykomorowej, ścianie dzielącej lewą i prawą komorę serca. Wielkość ubytku może być wielkości od 1 mm do całkowitego braku przegrody, tworząc serce jednokomorowe. VSD z 35% występowaniem wśród wszystkich wrodzonych wad serca stanowi najczęstszą wadę wrodzoną serca[1].
Przegroda komorowa składa się z dolnej części mięśniowej i górnej części błoniastej. VSD najczęściej występuje w obrębie części błoniastej i jest typem najczęstszym wśród wymagających leczenia chirurgicznego (do 80%)[2].
VSD może również powstać kilka dni po zawale mięśnia sercowego (atak serca) z powodu mechanicznego rozerwania ściany przegrody, przed powstaniem stabilnej tkanki bliznowatej (blizna pozawałowa)[3].
Historia
Wadę opisał w 1879 Henri Louis Roger[4], stąd niekiedy jeszcze używa się dawnej nazwy choroby Rogera – tylko w przypadku małych VSD w części mięśniowej przegrody międzykomorowej (maladie de Roger). Na początku lat 50. XX w. zastosowano leczenie paliatywne polegające na sztucznym zwężeniu pnia tętnicy płucnej zmniejszając w ten sposób przeciek lewo-prawy[5]. Wcześniejsze próby zamknięcia ubytku pod kontrolą wzroku były nieudane. W 1955 Lillehei przeprowadził udaną operację zamknięcia VSD pod kontrolą wzroku w tzw. krążeniu skrzyżowanym[6].
Obecnie od skonstruowania i zastosowania sztucznego płucoserca operacje zamknięcia VSD przeprowadza się w krążeniu pozaustrojowym z użyciem oksygenatora[5].
Przebieg naturalny
Przebieg nie leczonej wady jest bardzo różny i zależy głównie od wielkości ubytku, wielkości przecieku krwi i od reakcji naczyń płucnych na zwiększony przepływ krwi i ciśnienie. Wiele małych ubytków (20–40%) zamyka się samoistnie w pierwszych 4 latach życia, szczególnie położone w części mięśniowej przegrody. Ubytki charakteryzujące się dwukrotnie większym przepływem płucnym w stosunku do przepływu systemowego mogą powodować nieodwracalne zmiany w naczyniach płucnych, w wyniku których dojdzie do nadciśnienia płucnego wyższego od ciśnienia systemowego w wyniku czego przeciek odwraca się i dochodzi do powstania zespołu Eisenmengera. Klinicznie objawia się on coraz mniejszą tolerancją wysiłku, narastającą sinicą, krwiopluciem i doprowadza do śmierci[7].
Anatomia wady
Opracowano kilka klasyfikacji VSD, jednym z najczęściej używanych podziałów jest ten zaproponowany przez Soto[8]:
- Ubytek w części napływowej VSD (5–10%),
- Ubytek w części beleczkowej (5–20%),
- Ubytek w części odpływowej (5–7%, u Azjatów 25–30%),
- Ubytek w części błoniastej (75–80%).
W kardiochirurgii najczęściej używa się klasyfikacji wg. Kirklina[7]:
- typ I – pod zastawką aortalną
- typ II – w obszarze części błoniastej (najczęstszy)
- typ III – w drodze napływu prawej komory pod płatkiem przegrodowym zastawki trójdzielnej (leży najbliżej układu bodźcoprzewodzącego i z tego powodu występuje największe niebezpieczeństwo jego uszkodzenia podczas opercji)
- typ IV – w części mięśniowej przegrody, najczęściej w okolicy koniuszka serca
Objawy i przebieg
W okresie noworodkowym wada może być bezobjawowa.
W początkowym okresie wada objawia się klinicznie:
- mrukiem (szmer) w okolicy przedsercowej,
- unoszącym uderzeniem koniuszkowym,
- głośnym (3 stopnie w skali Levine'a) wstęgowym, szorstkim szmerem holosystolicznym, pokrywającym II ton serca.
- mała masa ciała przy normalnym wzroście (brak rozwoju) – dzieci z VSD są często bardzo szczupłe.
- w przypadku bardzo dużych defektów niewydolność serca może więc wystąpić bardzo wcześnie ze wzrostem naczyniowego oporu płucnego z odwróceniem przecieku – reakcja Eisenmengera.
Wada zazwyczaj rozpoznawana jest w 1. tygodniu życia noworodka.
Wyniki badań dodatkowych
- badanie radiologiczne: powiększenie lewej komory i lewego przedsionka, wzmożony rysunek naczyń płucnych, poszerzenie prawej komory i pnia płucnego, zwiększony wskaźnik sercowo–płucny,
- badanie USG serca pozwala precyzyjnie określić wielkość i lokalizację ubytku oraz wielkość przecieku,
- badanie EKG: patologiczny lewogram, głębokie załamki S w odprowadzeniach przedsercowych V1–V3, wysokie załamki R w odprowadzeniach V4-V6.
Leczenie
Wybór metody leczenia operacyjnego zależy od lokalizacji i wielkości ubytku. Wskazaniem do pilnej operacji są ubytki części błoniastej przegrody, zwłaszcza podaortalne, oraz ubytki bardzo duże.
Ubytki części mięśniowej, szczególnie te małe (2–3 mm średnicy) mogą ulec samoistnemu zamknięciu w miarę wzrostu dziecka i, o ile są izolowane, zazwyczaj nie powodują poważnych zaburzeń hemodynamicznych.
Leczenie operacyjne jest podstawową metodą leczenia, która zapewnia bezpieczne i efektywne zamknięcie VSD. Dzięki terminowej, skutecznej i bez komplikacji przeprowadzonej operacji można osiągnąć normalną oczekiwaną długość życia pacjenta. VSD jest zwykle zamykany przez pośrodkową sternotomię w krążeniu pozaustrojowym z zastosowaniem sztucznego płucoserca na zatrzymanym sercu po otworzeniu prawego przedsionka przez zastawkę trójdzielną. Możliwe są minimalnie inwazyjne dostępy, takie jak częściowa dolna sternotomia i torakotomia przednio-boczna lub środkowo-pachowa. Z reguły ubytek zamykany jest łatą (najczęściej Dacron lub PTFE, rzadziej autologiczne osierdzie) techniką szwów ciągłych lub szwami pojedynczymi. Czasami zamknięcie VSD można również wykonać za pomocą szwów bezpośrednich. Ryzyko śmierci w przypadku zamknięcia VSD jest bardzo niskie. Powikłania chirurgiczne (blok przedsionkowo-komorowy, przeciek resztkowy, niewydolność zastawki trójdzielnej lub zastawki aortalnej) są dziś bardzo rzadkie. Konieczność wszczepienia rozrusznika serca z powodu pooperacyjnego bloku przedsionkowo-komorowego serca wynosi od 0% do 3,7%[9][10].

Leczenie interwencyjne (podczas cewnikowania serca) jest możliwe u dzieci starszych przy korzystnym umiejscowieniu i odpowiedniej wielkości VSD. W tym przypadku cewnik ze specjalną podwójną zapinką (parasol), np. Amplatzer™ Muscular VSD Occluder lub Amplatzer™ Membranous VSD Occluder, jest wprowadzany przez nakłucie np. żyły udowej do serca i po odpowiednim umiejscowieniu w ubytku zamyka VSD[9][11][12][13][14].
Kontrola po zamknięciu VSD
Jeżeli niewielki ubytek przegrody międzykomorowej zamyka się samoistnie, dalsze leczenie lub dalsza kontrola nie jest już konieczna. Dzieci są zdrowe[10][12].
Jeśli ubytek przegrody międzykomorowej został zamknięty chirurgicznie lub przez cewnik, czasami może być konieczne tymczasowe odciążenie serca za pomocą leków na kilka tygodni. Ogólnie, dzieci z wadą przegrody międzykomorowej, które były operowane bez żadnych problemów, można uznać za mające zdrowe serce pod względem sprawności fizycznej i umysłowej. Nie ma żadnych ograniczeń, jeśli chodzi o sport, przyszłe wybory zawodowe czy donoszenie ciąży. Jednak niezbędna jest opieka długoterminowa, ze szczególnym uwzględnieniem funkcji komór serca i późniejszego występowania zaburzeń rytmu serca[12].
Zgodnie z nowymi zaleceniami Niemieckiego Towarzystwa Kardiologii Dziecięcej profilaktyka zapalenia wsierdzia nie jest już obowiązkowa u pacjentów z istniejącą wadą przegrody międzykomorowej, ale można ją rozważyć w indywidualnych przypadkach. Jednak nadal jest zalecana pacjentom z ubytkiem resztkowym po zabiegu chirurgicznym lub leczeniu interwencyjnym z użyciem zapinki[12].
Klasyfikacja ICD10
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: Q21.0 | Wrodzony ubytek przegrody międzykomorowej |
| ICD-10: I51.0 | Nabyty ubytek przegrody międzykomorowej |
Przypisy
- ↑ Gerd Herold: Innere Medizin 2019, Eigenverlag, Köln, 2018, s. 188, ISBN 978-3-9814660-8-9
- ↑ Julien I. E Hoffman, Samuel Kaplan: The incidence of congenital heart disease. JACC, 39, 12, 2002, 1890–1900.. www.sciencedirect.com. .
- ↑ Ventricular septal defect. medlineplus.gov. . (ang.).
- ↑ Roger HL. Recherches cliniques sur le communication congénitale des deux coeurs par inocclusion du septum intrerventriculiare. Bulletin de l’Académie de médecine, 1879, série 2,8: 1074-1094, 1189-1191.
- ↑ a b Moll 1993 ↓, s. 137.
- ↑ Denton A. Cooley: King of Hearts: The True Story of the Maverick Who Pioneered Open Heart Surgery. Ann Neurol, 1990, 28, 477–486. www.ncbi.nlm.nih.gov. .
- ↑ a b Moll 1993 ↓, s. 134.
- ↑ Soto B, Becker AE, Moulaert AJ, et al. Classification of ventricular septal defects. Br Heart J 1980;43(3):332–43.
- ↑ a b Aus der Klinik für Angeborene Herzfehler / Kindekardiologie des Deutschen Herzzentrums Berlin. DISSERTATION (18.09.2020): Langzeitergebnisse nach interventionellem Verschluss des kongenitalen Ventrikelseptumdefektes.. refubium.fu-berlin.de. .
- ↑ a b [https://www.dgpk.org/fileadmin/user_upload/Leitlinien/10%20LL%20VentrikelseptumdefektAS.pdf DEUTSCHE GESELLSCHAFT FÜR PÄDIATRISCHE KARDIOLOGIE: 11 Leitlinie Pädiatrische Kardiologie: Ventrikelseptumdefekt Autoren: S. Dittrich (Erlangen), P. Ewert (Berlin), T.-P. Lê (Hamburg), K. R. Schirmer (Hamburg), J. Hörer (München).]. www.dgpk.org. .
- ↑ Amplatzer™ VSD Occluders.. www.cardiovascular.abbott. .
- ↑ a b c d Ventrikelseptumdefekt (VSD).. www.www.uksh.de. .
- ↑ Ventrikelseptumdefekt (VSD).. www.kinderherzen.de. .
- ↑ Kristen N. Brown, Ghufran Adnan, Arun Kanmanthareddy, Catheter Management Of Ventricular Septal Defect, „StatPearls Publishing”, europepmc.org, 2019, PMID: 30844204 .
Bibliografia
- Krystyna Kubicka, Wanda Kawalec, Ewa Bernatowska: Pediatria. Warszawa: Wydawnictwo Lekarskie PZWL, 2004, s. 311–317. ISBN 83-200-3001-3.
- Jacek Moll, Ubytek przegrody międzykomorowej, Zbigniew Religa (red.), Zarys kardiochirurgii, wyd. I, Warszawa: PZWL, 1993, ISBN 83-200-1732-7.